又到了一年的体检季,很多人拿到报告,看到“脂肪肝”三个字会心头一紧,然后开始反思最近是不是吃得太油腻。但如果报告上写着“胰腺未见明显异常”,你是不是就长舒一口气,觉得万事大吉了?
且慢!
今天,我要给大家揭露一个比脂肪肝更隐蔽、更危险的“隐形杀手”——脂肪胰。
简单来说,脂肪胰,医学上称为“非酒精性脂肪性胰腺疾病”(NAFPD),是指过多的脂肪异位沉积在胰腺实质中。
大家可以想象一下:我们的胰腺,原本是一块功能强大的“化工厂”,负责分泌消化酶(消化功能)和胰岛素(调节血糖)。当脂肪细胞大量侵入,就像在化工厂的机器缝隙里塞满了烂泥。
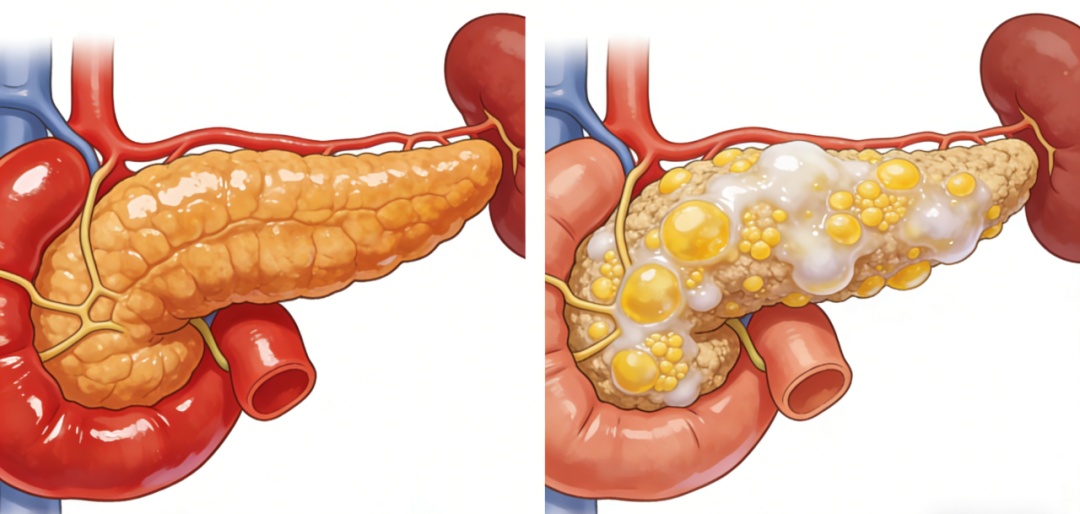
机器卡顿
胰腺外分泌功能不全,吃进去的东西消化不了,导致腹胀、腹泻、营养不良。
电路断路
胰腺内分泌功能受损,胰岛素分泌异常,直接诱发2型糖尿病。
很多人觉得,不就是长点脂肪嘛,大不了就是“胰腺胖了点”。如果这么想,那就大错特错了。
目前研究认为:脂肪胰不仅是胰腺癌的独立危险因素,更是胰腺癌发生的“土壤”。
长期的脂肪浸润,会引发胰腺的慢性炎症(就像脂肪肝发展到肝硬化一样),在这种“炎性微环境”下,细胞容易发生基因突变,最终一步步走向胰腺癌。
大家都知道,胰腺癌号称“癌中之王”,早期极难发现,一旦发现往往已是晚期。而脂肪胰,就是它在早期发出的“求救信号”。


肥胖/腹型肥胖者:肚子大,腰围超标(男≥90cm,女≥85cm)。
脂肪肝患者:肝脏和胰腺同属消化代谢器官,有了脂肪肝,大概率胰腺也不干净。
代谢综合征人群:伴有高血压、高血脂、高血糖。
饮食不节者:长期高糖、高脂饮食,爱喝奶茶、吃油炸食品。
体检发现CA19-9(肿瘤标志物)轻微升高者:很多时候是慢性炎症引起的,但必须排除脂肪胰及早期肿瘤。
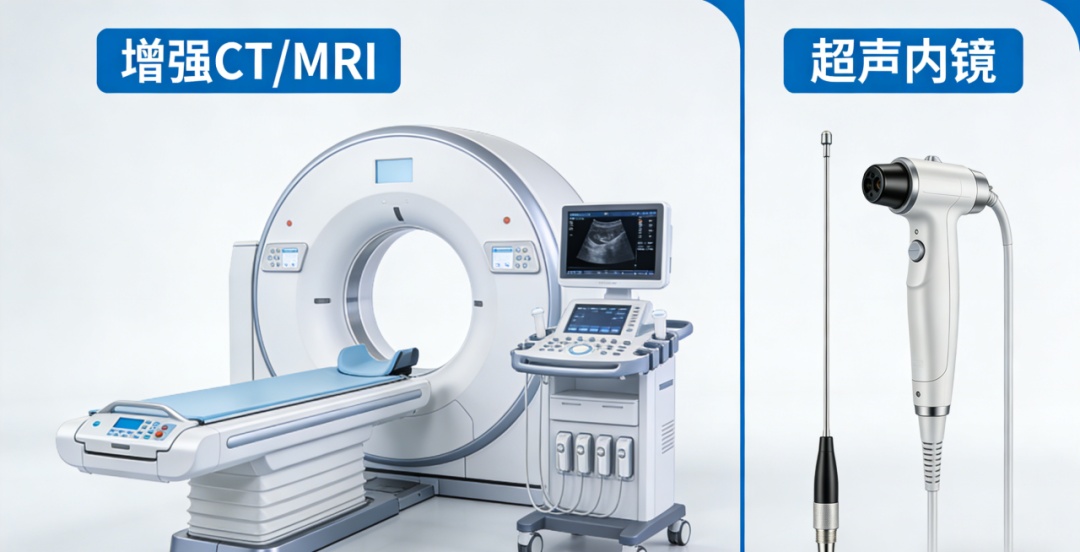
普通B超对胰腺的检查有局限性,因为胰腺位置深,前面有胃肠气体干扰,很容易漏诊轻微的脂肪浸润。在我们科室,我们采用以下“金标准”组合拳:
增强CT/MRI
这是诊断脂肪胰最准确的手段。特别是磁共振,可以定量分析胰腺的脂肪比例,哪怕只有10%的脂肪浸润,也能看得一清二楚。
超声内镜
对于疑似早期胰腺癌或微小病变,超声内镜能贴近胰腺进行“高清扫描”,诊断率极高。
好消息是,在未发生纤维化和癌变之前,脂肪胰是可以通过干预完全逆转的。
我们的“护胰”三部曲:
管住嘴(不是少吃,是吃对)
戒掉果糖(奶茶、饮料、果汁),果糖是导致胰腺脂肪沉积的第一元凶。
增加优质蛋白(鱼肉、虾、豆制品)和膳食纤维。
采用“地中海饮食”模式,用橄榄油代替动物油。

迈开腿(减重是关键)
研究表明,减重5%-10% 可以显著减少胰腺脂肪含量。
不需要剧烈运动,每周坚持150分钟以上的中等强度有氧运动(快走、游泳、慢跑),配合一定的抗阻训练。
定期随访(找专业医生)
不要自行乱吃“保胰”药。
建议每6-12个月到医院进行一次针对性的影像学复查,由专科医生评估胰腺形态及功能变化。
结语

最后,送大家一句话:
别让脂肪“糊”住了你的胰腺,也千万别等“癌王”敲门,才追悔莫及。关注胰腺健康,从今天开始。
上海市同仁医院消化内科秉承“同心同德,仁怀仁术”的院训和“科研创新,精益求精”的精神,打造“区域特色、技术一流”的消化病团队。经过数十年的发展和积累,成为上海市医学重点专科、上海市临床医学研究中心核心成员单位、上海市卫健委胃肠肿瘤防治创新与转化重点实验室、长宁区创新团队、区医疗名科、区医学博士创新人才基地、医院重中之重学科、上海交通大学医学院青年科创工作室。致力于打造消化道疾病创新性基础研究、临床转化医学研究及研究生医工交叉培养的科技创新医学平台,在消化系病的基础与临床研究方面成绩斐然。
供稿:唐 鑫
审稿:施 敏
校审:戴 云
预约就诊请关注公众号:
(部分图片源自网络,如有侵权请通知删除)
TONGREN HOSPITAL
欢迎关注同仁医院官方微信服务号